認知症の“昼夜逆転”はなぜ起こる?──体内時計の乱れと家族ができるケア
2025/12/17
目次
認知症の方の介護の中でも、
昼夜逆転はとくに家族を悩ませる症状です。
夜になると眠れず歩き回ったり、
不安そうに声をかけ続けたり、
日中ずっと眠ってしまったり…。
安心して休めない日が続くと、
介護されている方だけでなく、支える家族の心身もすり減っていきます。
ただ、この「昼夜逆転」という現象は、
家族の対応が悪いから起きるわけではありません。
認知症によって、脳の睡眠リズムを司る部分がうまく働かなくなり、
体内時計の調整が難しくなることで起こる、医学的に説明できる変化です。
多くのご家族が、
「夜に寝てくれないのは私のせいなのでは…」
「もっと工夫できることがあったのでは…」
と自分を責めてしまいがちですが、
昼夜逆転は 努力や愛情ではコントロールできない領域 でもあります。
だからこそ、このブログでは
・昼夜逆転がなぜ起こるのか
・脳のどの部分で何が起きているのか
・家庭でできる“科学的根拠のある対処法”は何か
・医療者や地域資源とどう連携すればよいか
こうしたポイントを、
読み進めるほど自然と理解が深まる流れでまとめました。
昼夜逆転は、決して「治らないから仕方ない」わけではありません。
体内時計を整える光・活動・生活リズムの工夫を取り入れることで、
少しずつ改善していくケースは多くあります。
そして何より、このテーマを学ぶ目的は、
ご家族が「一人で抱え込まない」ためでもあります。
小さな一歩でも十分です。
今できるところから、一緒に整えていきましょう。
昼夜逆転は、
単に「夜寝ない」「昼に眠る」という生活習慣の問題ではありません。
脳の中で“睡眠リズムをつくる仕組み”そのものに変化が起きることで生じます。
人の睡眠リズムは、次の3つが互いに連動することで保たれています。
- 体内時計(サーカディアンリズム)
- 深部体温の24時間リズム
- 眠気ホルモン「メラトニン」
この「三つ巴の仕組み」が加齢と認知症でそれぞれ少しずつうまく働かなくなり、
結果として昼夜逆転が起こりやすくなります。
🔹 1-1 加齢で体内時計の“同調力”が弱くなる
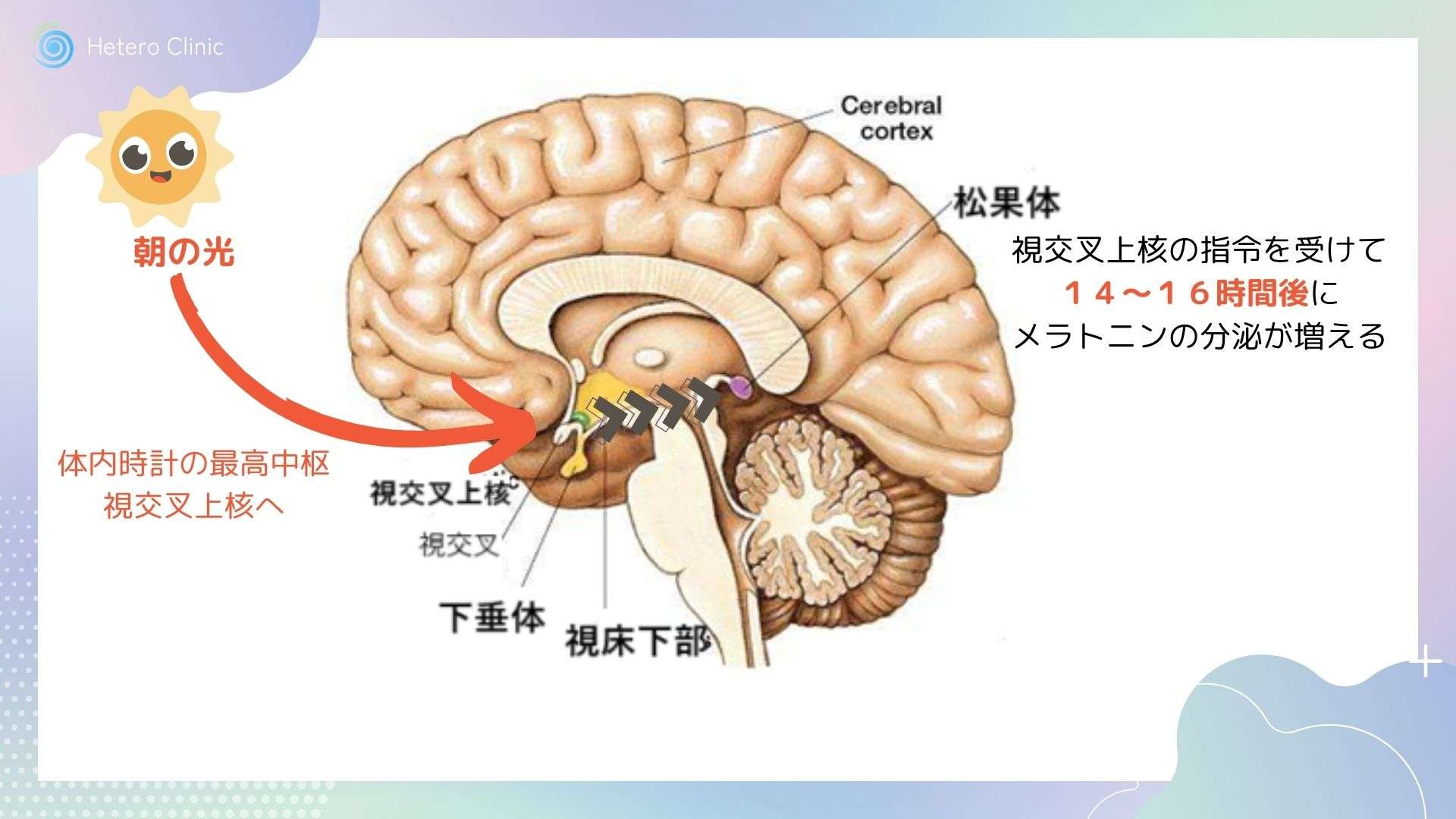
睡眠と覚醒のリズムを司るのは、
脳の視交叉上核(しこうさじょうかく)という小さな時計のような部位です。
加齢により、この視交叉上核を構成する神経細胞が少しずつ減り、
外部の刺激(光・活動・食事など)に対する“同調力”が弱まります。
その結果、
- 朝早く目覚める(早朝覚醒)
- 夜の睡眠が浅くなる
- 日中眠くなりやすい
などの変化が起こります。
これは健康な高齢者でも一般的にみられる現象です。
🔹 1-2 メラトニンの減少 ― 思春期を境に下降し、高齢でさらに低下する
眠気を誘うホルモンである メラトニン は、
理解を助けてくれる重要な要素です。
研究によると、
- メラトニン分泌のピークは10歳前後〜思春期初期
- そこから緩やかに低下していく
- 高齢期には夜間の分泌量が若年者の1/4〜1/5になることもある
とされています。
つまり、年齢が上がるほど “夜にしっかり眠くなるための力”が弱まる わけです。
そのため、
- ちょっとした物音
- 尿意
- 体の痛み
など些細な刺激でも、夜に目が覚めやすくなります。
🔹 1-3 深部体温リズムの振幅低下 ― 「夜に体温が下がらない」現象
通常、人は夜に体温が自然に下がることで眠気が高まります。
しかし高齢になると、この深部体温の“リズムの振れ幅”が小さくなり、
- 夜の体温低下が不十分
- 結果として「眠気のスイッチ」が入りにくい
という状態になります。
深部体温の調節力の低下も、昼夜逆転の背景にある重要な変化のひとつです。
🔹 1-4 認知症で起こる“体内時計中枢”のダメージ
加齢だけでなく、認知症特有の変化も昼夜逆転を強く引き起こします。
特にアルツハイマー型認知症では、
視交叉上核やその周囲の神経ネットワークに変性が起きやすく、
体内時計を調整する働きが大きく損なわれます。
その結果、
- 昼に強い眠気
- 夜に活動性が上がる
- 時間の見当識が崩れ「今が昼か夜かわからない」
などが生じます。
この「昼と夜の境界線が脳の中で曖昧になる」状態は、
家族の関わり方や生活習慣だけでは改善が難しい部分です。
🔹 1-5 日中活動の減少と光不足が“追い打ち”をかける
認知症の方は、活動性が下がり、外出や散歩が減りやすくなります。
すると、
- 日中に光を浴びる量が減る(体内時計が整わない)
- 脳内に眠気物質(アデノシン)が蓄積しにくい
- 体内時計の補正が働かない
という悪循環が生まれます。
とくに「朝の光不足」は影響が大きく、
メラトニンの夜間分泌にも影響するため、
昼夜逆転の症状がさらに強まりやすくなります。
🔹 1章まとめ|昼夜逆転は“複数の要因”が積み重なって起きる
高齢になると、脳の体内時計をつかさどる視交叉上核の働きが弱まり、
深部体温やホルモン分泌の24時間リズムが乱れやすくなります。
さらに、眠気を促すメラトニンの分泌は思春期以降少しずつ低下し、
高齢期には夜間の分泌量が若いころより少なくなることが知られています。
その結果、「夜になると自然に眠くなる力」が弱くなり、
ちょっとした物音や尿意、体の違和感などで目が覚めやすくなります。
こうした「体内時計」と「眠気の仕組み」の変化に加え、
認知症になると、時間や場所の見当識の障害が進み、
日中の活動性の低下や、朝の光を浴びる機会の減少が重なります。
それらが少しずつ積み重なることで、
昼はぼんやり眠く、夜は目がさえてしまう という状態が起こりやすくなります。
そのためか、高齢期には睡眠の“質”そのものも変化することがわかっています。
深いノンレム睡眠(徐波睡眠)が減り、浅いノンレム睡眠が増えているのです。
さらに、深いノンレム睡眠のときに脳の老廃物が除去されます。
つまり、眠っても脳の疲れがとり切れない可能性があるのです。
「家族の対応が悪いから」ではなく、まずは脳とからだの変化として理解してあげることが、 その後のケアの大切な第一歩になります。
昼夜逆転は「体内時計の乱れ」だけでは説明しきれません。
第1章でお伝えした 加齢と認知症による変化に“上乗せされる要因” があることで、
夜に眠れず、日中に眠気が増し、悪循環に入ってしまうケースが多くあります。
ここでは、認知症の方がとくに影響を受けやすい
不安・痛み・せん妄・薬剤
という4つの追加要因について整理します。
2-1|不安——夜になると強くなる“過覚醒”
認知症の方は、不安を抱えやすい脳の状態にあります。
日中は周囲の刺激や他者との関わりがあるため気持ちが紛れますが、
夜は静かで情報量が少ないため、不安が増幅しやすくなります。
とくに次のような不安が、眠りを妨げる原因になります。
- 自分が“どこにいるのか”わからない不安
- 家族や介護者がそばにいないと感じる不安
- 暗闇や静けさによる孤独感
不安が高まると身体は“戦闘モード(過覚醒)”になり、
心拍数が上がり、脳が眠る準備に入れません。
その結果、
入眠困難 → 夜間覚醒 → 徘徊・不穏 → 昼間の眠気
という悪循環が起こり、昼夜逆転に拍車がかかります。
2-2|痛み——本人が訴えにくい“隠れた原因”
高齢者は関節痛・腰痛・神経痛など、
慢性的な痛みを抱えていることが少なくありません。
しかし認知症が進行すると、
痛みをうまく表現できない、伝えられない
ため、痛みに対する対処ができず、夜間の睡眠を大きく妨げるということがあります。
とくに夜は感覚が研ぎ澄まされ、痛みを強く感じやすい時間帯。
- 寝返りが少ない → 同じ姿勢で痛みが増える
- 伝えられずに落ち着かない → 夜間の不穏や覚醒が増える
日中眠ってしまうのは、痛みによる睡眠不足の“反動”のことも多く、
痛みは昼夜逆転の隠れた大きな要因です。
2-3|せん妄——“昼夜逆転を一気に悪化”させる状態
せん妄とは、環境の変化や体調不良、薬剤などをきっかけに意識や注意力が乱れる状態で、
高齢者と認知症の方に非常に起こりやすい現象です。
● 夜になると症状が悪化しやすい(夕暮れ症候群)
- 認識の混乱
- 不穏・興奮
- 「帰らなきゃ」という帰宅願望
- 日中の記憶が混じる
せん妄が起きると、数日のうちに睡眠リズムが大きく崩れ、
昼に眠り、夜に活動するサイクルが“強制的に作られてしまう” ことがあります。
引き金になるものの例
- 感染症(尿路感染症は特に多い)
- 脱水
- 便秘
- 入院・環境の変化
- 薬剤の変更
せん妄は“治療が必要な状態”であり、
一般的な睡眠対策だけでは改善しない特徴があります。
2-4|薬剤の影響——眠気・覚醒のリズムを乱す副作用
薬は認知症のケアに欠かせないものですが、
種類によっては睡眠リズムに影響を与えることがあります。
● 昼間の眠気が強くなる薬
- 抗精神病薬
- 抗うつ薬
- 抗不安薬
- 睡眠薬(作用が残る場合)
これらを服用すると、日中の眠気が増えて昼寝が多くなり、
夜の睡眠圧(眠るための“眠気の貯金”)が溜まりません。
その結果、
日中活動量↓ → 夜眠れない → 昼寝が増える → また夜眠れない
という悪循環が生まれます。
● 注意すべきポイント
- 作用時間が長い薬は翌朝まで眠気が残る
- 高齢者は薬剤感受性が高いため副作用が出やすい
- 複数の薬の組み合わせで影響が増幅する
薬剤調整は医療者と連携して行う必要がありますが、
「昼間眠そう」「夜に覚醒してしまう」などの変化は
早めに相談した方が昼夜逆転の予防につながります。
認知症の方の昼夜逆転には、次の4つの要因が上乗せされることで悪循環が生まれます。
✔ 不安:暗さ・孤独感で“過覚醒”が起こりやすい
✔ 痛み:訴えにくいため夜間の覚醒を招きやすい
✔ せん妄:急な混乱が昼夜逆転を一気に悪化させる
✔ 薬剤:日中の眠気 → 夜の不眠につながる副作用
● 昼夜逆転は「複合要因の積み重なり」で起こる現象です。
ひとつひとつを丁寧に見直すことで、睡眠リズムは改善する余地があります。
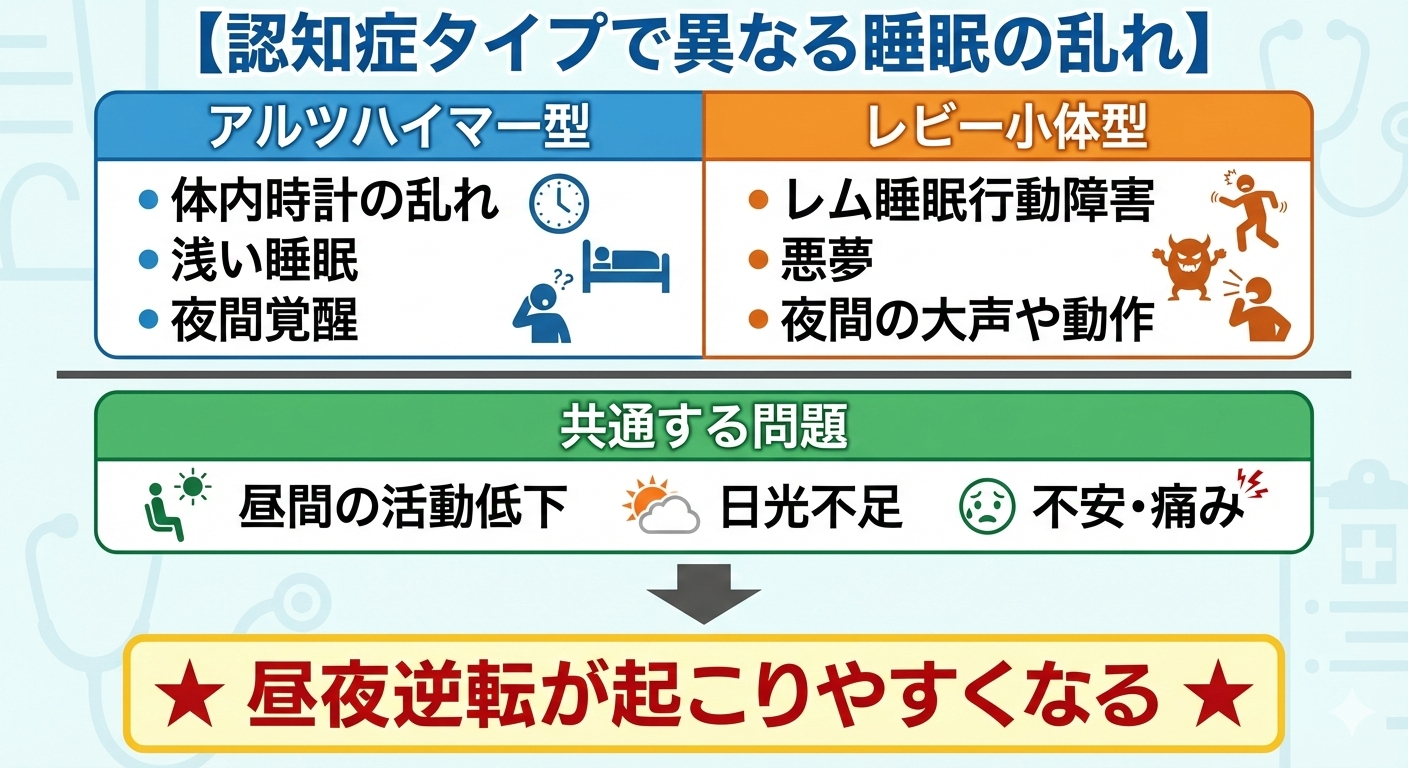
認知症の「昼夜逆転」はどのタイプでも起こりうるものですが、
その背景には 病気ごとに異なる睡眠の乱れ方 が存在します。
とくに レビー小体型認知症(DLB) は、睡眠障害が非常に特徴的で、
アルツハイマー型とはまったく違う姿を見せることがあります。
ここでは二つの代表的なタイプを軸に、睡眠障害の違いを整理していきます。
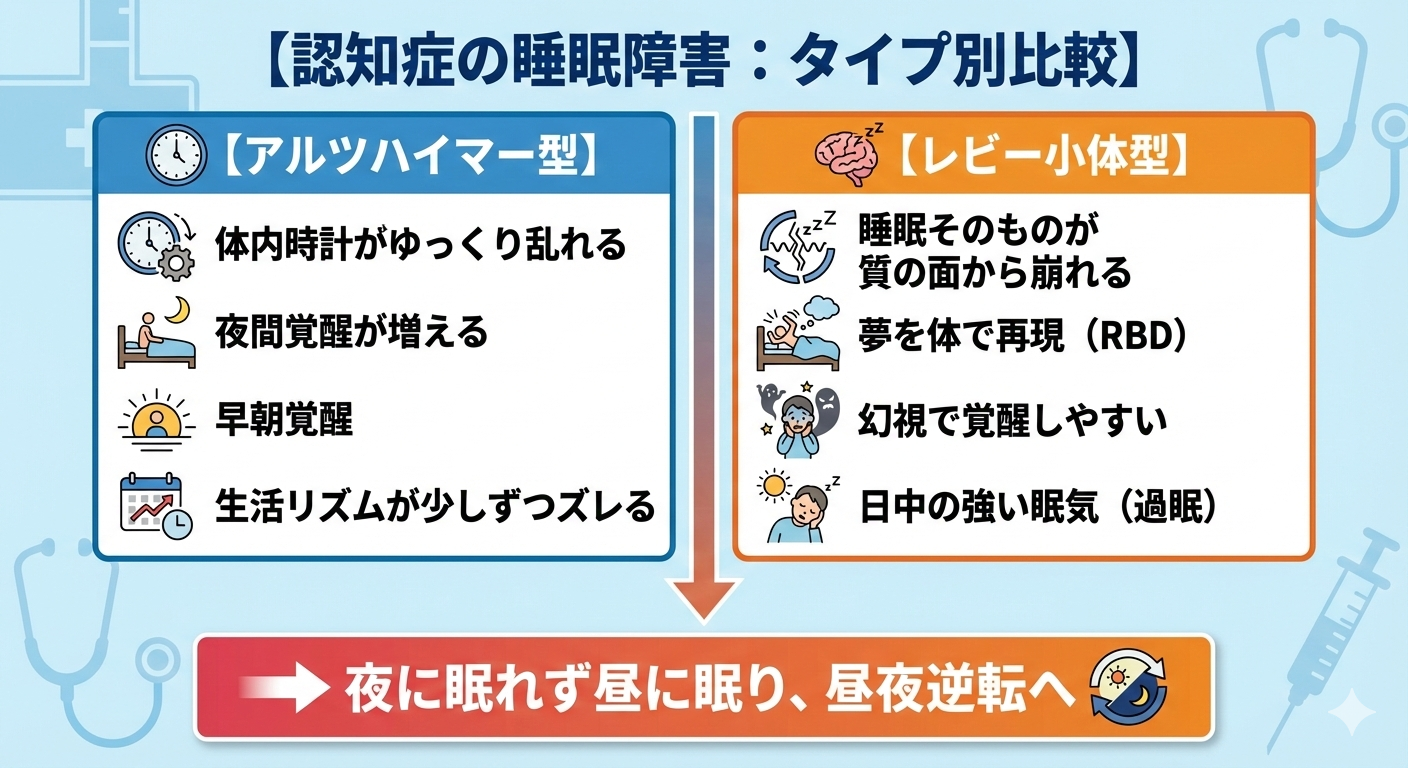
■ アルツハイマー型認知症:体内時計が“ゆっくり壊れていく”
アルツハイマー病(AD)では、記憶障害から始まり、見当識障害へ進む過程で
脳内の「時計」そのものが乱れていく のが特徴です。
● 主な睡眠の特徴
- 眠りが浅く、夜間覚醒が増える
- 入眠が難しくなる
- 朝早く目が覚めてしまう(早朝覚醒)
- 生活リズムが少しずつ全体的にずれていく
● 昼夜逆転が起きやすい理由
・「今は何時なのか」という時間の見当識が弱まり、
・“夜だから寝る”という脳の切り替えが徐々にできなくなるためです。
つまり、“体内時計のゆるやかな崩れ”が中心となるタイプ といえます。
■ レビー小体型認知症:睡眠そのものが「質」から崩れる
レビー小体型認知症(DLB)は、睡眠の問題が 非常に早期から現れる ことが多く、
アルツハイマー型とはまったく違うメカニズムが働きます。
🔵 1. レム睡眠行動障害(RBD)
DLBで最も特徴的なのが レム睡眠行動障害。
本来、レム睡眠では筋肉の動きが抑制されているはずですが、
DLBではその抑制が効かず、
夢を“体で演じてしまう”状態が起こります。
具体的には
- 叫ぶ
- 手足を大きく動かす
- ベッドから落ちる
- 隣で寝ている人を叩いてしまうこともある
RBDは 診断の手がかりになるほど特徴的 で、
発症の数年前からみられることもあります。
🔵 2. 悪夢や幻視が夜間に増える
DLBでは、視覚の情報処理が乱れるため、
夜間に はっきりとした幻視 が見えることがあります。
その結果…
- 「部屋に誰かいる」
- 「虫がたくさん見える」
- 「天井が動いているように見える」
などの体験が、不安と覚醒を強め、眠れなくなります。
🔵 3. 眠気が日中にも突然おそう「過眠」
DLBの特徴として
“突然の強い眠気”(過眠)が見られることがあります。
これは脳の覚醒レベルを調整する仕組みに障害が起きるためで、
日中に何度も短い睡眠をとってしまい、
その反動で夜間に目が冴えやすくなります。
🔵 4. 自律神経症状が睡眠を不安定にする
DLBでは自律神経のトラブルが多く、
睡眠を支える生理機能にも影響が出ます。
たとえば――
- 体温調節が苦手になる
- 夜間頻尿が増える
- 低血圧でフラつく
- 胃腸の動きが低下し、夜に不快感が強まる
こうした身体の不調が睡眠をさらに浅くします。
■ レビー小体型認知症の睡眠障害は「昼夜逆転」の大きな伏線になる
DLBの睡眠障害は、単なる「高齢者の不眠」ではなく、
病気の核となる脳の変化が深く関わっています。
そのため、家族は次の点を知っておくことが大切です。
- 夜間の異常な大声や動作は、本人の意思ではない
- 幻視は“見えてしまっている”ので否定しないほうがよい
- 日中の眠気は怠けではない
- 生活リズムを整えるケアと同時に、医療的評価が必要
とくに RBDがある場合は専門医の受診が強く推奨される ため、
この章が診断・支援のヒントにもなります。
《補足|その他の認知症でも起こる睡眠の乱れ》
昼夜逆転や不眠は、アルツハイマー型やレビー小体型認知症に限らず、 血管性認知症や前頭側頭型認知症でもみられることがあります。
ただし、これらの認知症では「睡眠障害そのもの」よりも、生活リズムや行動の変化が先に目立つことが多いのが特徴です。
たとえば血管性認知症では、脳梗塞の部位や広がりによって症状が異なり、 不眠・過眠・夜間せん妄などが混在して現れることがあります。
前頭側頭型認知症では、衝動性や常同行動、時間感覚の乱れなどが影響し、 夜間に活動的になる、昼夜の区別が曖昧になるといった形で 「結果として昼夜逆転が生じる」ケースが少なくありません。
このように、診断名だけで判断するよりも、 「何が睡眠を妨げているのか」「どの悪循環が起きているのか」 を見極めることが、適切な対応につながります。
第2章では、
加齢や認知症による体内時計の乱れに、
不安・痛み・せん妄・薬剤の影響が重なり、
「夜に眠れず、昼に眠くなる」という状態が生じることを見てきました。
ここで大切なのは、
昼夜逆転は一時的な現象ではなく、放置すると“固定化する悪循環”に陥りやすい
という点です。
この章では、
その悪循環がどのように強まっていくのか、
そして、どこに介入のポイントがあるのかを整理していきます。
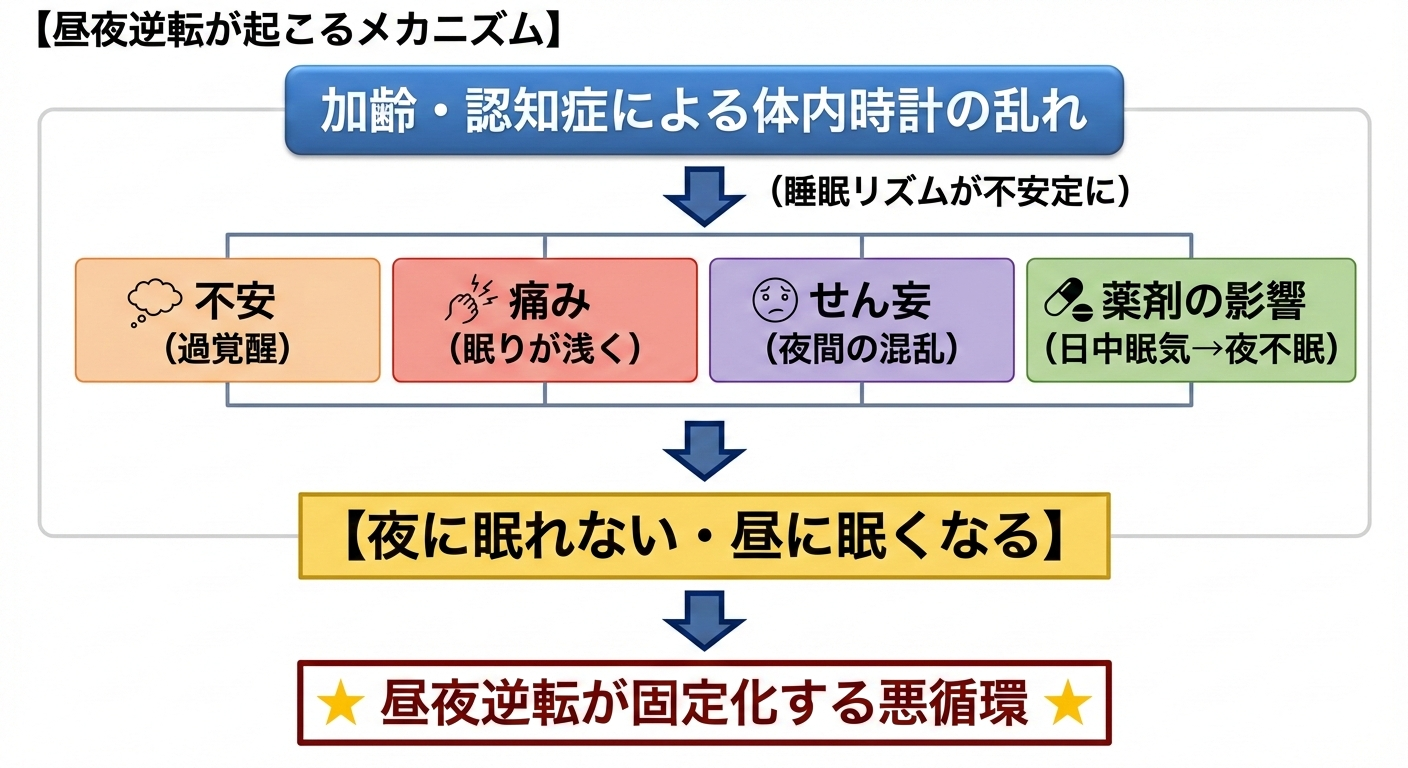
4-1|昼夜逆転は「1日の流れ」の中で強化されていく
第2章の最後に図解で示したように、
昼夜逆転は次のような流れで固定化していきます。
- 夜に眠れない
- 不安や混乱が強まり、覚醒が続く
- 翌日、日中にうとうと眠ってしまう
- 日中の活動量・光刺激がさらに減る
- 体内時計がいっそう乱れる
この流れが繰り返されることで、
「夜=起きている時間」「昼=眠る時間」という誤ったリズムが、
脳と体に刷り込まれていきます。
重要なのは、
この悪循環のどこか一つだけが原因なのではなく、
複数の要因が絡み合いながら強化されていくという点です。
4-2|介護者の対応も、悪循環の一部になりやすい
夜に眠れず落ち着かない様子が続くと、
家族や介護者はどうしても対応に追われます。
- 夜中に声をかけ続ける
- テレビや照明をつけて気をそらそうとする
- 「寝なさい」「夜ですよ」と何度も説明する
こうした対応は、
その場では必要なこともありますが、
結果として夜間の刺激が増え、覚醒を助長してしまうこともあります。
また、夜間対応で介護者が疲弊すると、
日中は「少しでも寝てくれたほうが楽」と感じ、
昼寝を止めにくくなることも少なくありません。
このように、
本人の症状と、支える側の対応が噛み合わなくなることで、
昼夜逆転の悪循環はさらに強まっていきます。
4-3|薬剤が悪循環を強めてしまうケースもある
昼夜逆転が続くと、
不眠や不穏への対応として薬物療法が検討されることがあります。
しかし、薬剤によっては、
- 日中の眠気が強くなる
- 覚醒と睡眠のメリハリが失われる
- 夜間せん妄がかえって悪化する
といった形で、
結果的に昼夜逆転を固定化してしまうこともあります。
特に高齢者では、
- 薬の代謝が遅くなる
- 複数の薬が重なりやすい
- 少量でも影響が出やすい
といった特徴があるため、
「眠らせるための薬」が、
生活リズム全体にどのような影響を与えているかを
常に見直す視点が重要です。
第4章のまとめ|悪循環を知ることが、支援の第一歩になる
昼夜逆転は、
本人の意思や努力不足で起きているものではありません。
体内時計の乱れに、複数の要因が重なり、
生活全体のリズムがずれてしまった結果として現れています。
だからこそ、
- 眠れない夜だけを見るのではなく
- 1日の流れ全体を捉え
- 悪循環の「どこに介入できるか」を考えること
が、次の対応につながっていきます。
次の章では、
この悪循環を断ち切るために、
生活の中でできる具体的な工夫や関わり方を見ていきましょう。
昼夜逆転への対応というと、
「どうやって夜に眠らせるか」に意識が向きがちです。
しかし実際には、
夜の眠りは、朝から始まる1日の過ごし方によって左右されます。
この章では、
朝・日中・夕方・夜という時間の流れに沿って、
生活の中で取り入れやすい工夫を整理していきます。
5-1|朝の関わり方が、体内時計をリセットする
昼夜逆転がある場合、
まず意識したいのは「夜」ではなく朝です。
● 起床時刻を“ゆるやかに固定する”
毎日きっちり同じ時刻でなくても構いませんが、
起きる時間が大きく前後しないようにします。
- 声をかける
- カーテンを開ける
- 朝の支度に誘う
といった軽い刺激で十分です。
● 朝の光を浴びる
体内時計を整えるうえで、
朝の光刺激は最も重要です。
- 窓際で過ごす
- カーテンを全開にする
- 可能であれば短時間の外気浴
「散歩に行かなければ」と考える必要はありません。
光を感じることが目的です。
5-2|日中は「起こす」より「役割をつくる」
日中の眠気を無理に抑えようとすると、
本人の不安や抵抗感が強まることがあります。
大切なのは、
自然と覚醒しやすい流れをつくることです。
● 長時間の昼寝を避ける
短時間のうたた寝まで厳密に制限する必要はありませんが、
- 午後遅い時間の長い昼寝
- ベッドに横になる習慣
は、夜の眠りを妨げやすくなります。
● 「活動量」より「意味のある時間」
激しい運動は不要です。
- 食事の準備を手伝う
- 洗濯物をたたむ
- 植物に水をあげる
など、
「自分が関わっている」という感覚がある活動が、
覚醒と安心感の両方につながります。
5-3|夕方は“不安が高まりやすい時間”と意識する
夕方から夜にかけては、
認知症の方にとって特に不安が強まりやすい時間帯です。
いわゆる夕暮れ症候群が現れることもあります。
● 刺激を減らし、見通しをつくる
- テレビの音量を下げる
- 照明を急に暗くしない
- 「これから何をするか」を短く伝える
環境と関わり方の両方を、
穏やかなモードに切り替えることが大切です。
● 「説明」より「安心」を優先する
「もうすぐ夜ですよ」「寝る時間ですよ」と
何度も説明しても、理解につながらないことがあります。
それよりも、
- そばに座る
- 声をかける
- いつもの流れを繰り返す
といった安心感を与える関わりが有効です。
5-4|夜は「眠らせようとしすぎない」
夜に眠れない様子が続くと、
どうしても「早く寝てほしい」という気持ちが強くなります。
しかし、過度な介入は
かえって覚醒を高めてしまうことがあります。
● 無理に寝床に戻さない
一時的に起きている場合、
- 静かな場所で座ってもらう
- 明るすぎない照明で過ごす
など、刺激を増やさない対応を心がけます。
● 痛み・不安のサインに目を向ける
夜間の覚醒の背景には、
- 体の痛み
- 不安
- トイレの不快感
などが隠れていることがあります。
言葉で訴えられない場合も多いため、
表情やしぐさの変化に注意を向けましょう。
夜間のカフェイン(コーヒー・緑茶・紅茶など)やアルコール、喫煙は、 睡眠の質を低下させる要因になります。
ただし認知症の方の場合、嗜好品の影響は個人差が大きく、 無理な制限が不安や混乱を強めることもあります。
「必ずやめる」よりも、 量・時間帯・代替手段を意識しながら、 その方に合った形を探すことが大切です。
第5章のまとめ|「1日を整える」ことが、眠りにつながる
昼夜逆転への対応は、
夜だけを切り取って考えても、うまくいきません。
- 朝に光を取り入れる
- 日中に意味のある時間をつくる
- 夕方から刺激を減らす
- 夜は安心を優先する
こうした1日の積み重ねが、
少しずつ体内時計を整えていきます。
次の章では、
「生活の工夫だけでは難しい場合、
どのタイミングで医療につなぐべきか」について整理していきます。
昼夜逆転は、
生活リズムの工夫や環境調整によって改善することも少なくありません。
しかし一方で、「家庭での対応だけでは限界があるサイン」が存在するのも事実です。
この章では、
「もう少し様子を見るべきか」
「専門家に相談したほうがいいのか」
その判断に迷ったときの目安を整理します。
① 生活調整を続けても改善が見られないとき
これまでご紹介してきたような、
- 朝の光刺激
- 日中の活動量の確保
- 生活リズムの固定
- 不安や痛みへの配慮
を数週間以上意識して続けているにもかかわらず、
- 夜間の覚醒がほとんど変わらない
- 昼夜逆転がむしろ固定化してきている
と感じる場合は、
身体的・医学的な要因が背景にある可能性を考える必要があります。
「頑張りが足りないから」ではなく、
次の段階に進むサインと捉えてよい状況です。
② 夜間の混乱・せん妄が目立つようになったとき
夜になると、
- 強い不安や恐怖を訴える
- 見当識が大きく乱れる
- 普段と明らかに違う言動が出る
といった状態がみられる場合、
単なる不眠ではなく、せん妄が関与している可能性があります。
特に、
- 急に始まった
- 日によって波が大きい
- 発熱・脱水・感染症が疑われる
といった場合は、
早めに医療機関へ相談することが重要です。
③ 転倒・徘徊など安全面のリスクが高まっているとき
夜間覚醒に伴って、
- 何度も立ち上がる
- 外に出ようとする
- ふらつきが強くなっている
といった行動がみられる場合、
本人の安全だけでなく、家族の疲弊も深刻になりやすい状況です。
この段階では、
- 環境調整だけで守り切るのは難しい
- 家族の睡眠が慢性的に妨げられる
ことが多く、
医療・介護の両面からの支援が必要なサインといえます。
④ 薬の影響が疑われるとき
現在服用している薬の中に、
- 睡眠薬
- 抗精神病薬
- 抗不安薬
- 抗ヒスタミン薬 など
が含まれている場合、
薬剤そのものが昼夜逆転を助長している可能性もあります。
- 日中の強い眠気
- 夜間の覚醒悪化
- 服薬開始・変更後に症状が変化した
こうした変化に気づいたときは、
自己判断で中止せず、必ず主治医に相談してください。
⑤ 介護する側が限界に近づいているとき
昼夜逆転は、
本人以上に介護者の生活と健康を削っていく症状でもあります。
- 夜にほとんど眠れない
- 強い疲労感やイライラが続く
- 「もう無理かもしれない」と感じる
こうした感覚は、
支援が必要になっている大切なサインです。
介護者が倒れてしまえば、
その先のケアは続きません。
医療機関や地域包括支援センターは、
「本人のため」だけでなく、
家族を支えるために存在している場所でもあります。
🌱 この章のまとめ
昼夜逆転は、
努力や工夫だけで解決できないことも多い症状です。
- 改善が見られない
- 混乱や危険が増えている
- 家族が限界に近づいている
こうしたときは、
「相談すること自体が、適切なケア」です。
次の章では、
医療や介護とつながることで広がる支援の選択肢について、
もう少し具体的に見ていきます。
(すべて完璧でなくて大丈夫。わかる範囲でOKです)
① 睡眠リズムについて
□ 夜は何時ごろから眠れなくなるか
□ 連続して眠れている時間(例:1時間未満/2〜3時間など)
□ 昼間にどれくらい眠っているか(回数・時間)
□ 昼夜逆転はいつ頃から始まったか
② 夜間の様子・行動
□ 夜間の不安・恐怖・混乱の有無
□ 大声・独語・幻覚のような言動があるか
□ 立ち上がり・徘徊・転倒の危険があるか
□ 日によって症状の波が大きいか
③ 体調面の変化
□ 痛みを訴えている、または痛そうな様子がある
□ 発熱・食欲低下・脱水が疑われる
□ 便秘や排尿トラブルがある
□ 最近、感染症や体調不良があった
④ 服薬状況
□ 現在飲んでいる薬の種類と回数
□ 最近、薬の追加・変更があったか
□ 日中の強い眠気が出ていないか
□ 睡眠薬・抗精神病薬・抗不安薬の使用有無
⑤ 生活環境・日中の過ごし方
□ 日中に外出・散歩・活動の機会があるか
□ 朝に日光を浴びる習慣があるか
□ 食事や起床・就寝時間はおおよそ決まっているか
⑥ 介護する側の状況
□ 家族が夜にほとんど眠れていない
□ 介護疲れや強いストレスを感じている
□ 「これ以上は難しい」と感じている
▶ ポイント:
すべてを整理してから受診しなくて大丈夫です。
「夜がつらくなってきた」「家族が限界に近い」
この一言だけでも、医療につなぐ十分な理由になります。
認知症の方の昼夜逆転は、
「夜に眠れない」という一つの症状でありながら、
その背景には、脳・体・心・生活環境が複雑に絡み合っています。
体内時計の変化、
日中の活動量の低下、
不安や痛み、
せん妄や薬の影響、
そして認知症のタイプごとの特性。
どれか一つが原因なのではなく、
いくつもの小さなズレが重なった結果として現れる“生活のサイン”
それが昼夜逆転です。
だからこそ、
- 無理に「夜だけ眠らせよう」とする必要はありません
- 家族の関わり方だけで何とかしようと抱え込む必要もありません
まず大切なのは、
昼夜逆転を「困った行動」ではなく、
「今の生活や体調を教えてくれるサイン」として受け取ることです。
朝の光、日中の動き、安心できる関わり。
できるところから少しずつ整えていくことで、
睡眠リズムはゆっくりと変化していく余地があります。
そして、
生活の工夫だけでは追いつかないと感じたとき、
混乱や安全面の不安が強くなってきたとき、
介護する側が限界に近づいているとき。
そのタイミングは、
「頑張りが足りない」のではなく、「支援を広げる合図」です。
医療や介護につながることは、
認知症の方のためだけでなく、
ともに暮らす家族の生活を守る選択でもあります。
昼夜逆転に向き合うことは、
その人の“今の暮らし”を見直し、
その人らしさと、家族の安心を守り直すプロセスでもあります。
どうか、ひとりで抱え込まず、
使える支えを、必要な分だけ、遠慮なく使ってください。
それが、
長い認知症の時間を、
少しでも穏やかに歩いていくための、大切な一歩になります。
※本記事は、認知症診療ガイドライン、日本神経学会・老年医学会の資料、国内外の医学論文を参考に構成しています。
📚 参考文献・参考資料
■ 認知症と睡眠障害(総論)
-
日本神経学会 編
『認知症診療ガイドライン2017(2019追補)』
医学書院
-
井上雄一
「認知症における睡眠障害」
臨床神経学 2014; 54: 994–996
■ 加齢・体内時計・睡眠構造の変化
-
Dijk DJ, Czeisler CA.
Contribution of the circadian pacemaker and the sleep homeostat to sleep propensity, sleep structure, electroencephalographic slow waves, and sleep spindle activity in humans.
J Neurosci. 1995;15(5):3526–3538. -
Ohayon MM et al.
Normal sleep changes across the lifespan.
Sleep. 2004;27(7):1255–1273.
-
Waldhauser F et al.
Age-related changes in nocturnal serum melatonin levels.
Lancet. 1988;1(8587):367–370.
■ 光療法・日中活動と概日リズム
-
Ancoli-Israel S et al.
Effect of light treatment on sleep and circadian rhythms in demented nursing home patients.
J Am Geriatr Soc. 2003;51(5):689–695. -
国立長寿医療研究センター
高齢者・認知症高齢者における光療法の臨床研究報告
■ レビー小体型認知症と睡眠
-
McKeith IG et al.
Diagnosis and management of dementia with Lewy bodies: Fourth consensus report.
Neurology. 2017;89(1):88–100.
-
Boeve BF.
REM sleep behavior disorder: Updated review of the core features, the REM sleep behavior disorder–neurodegenerative disease association, and evolving concepts.
Sleep Med. 2010;11(9): 1009–1022.
■ 薬剤・せん妄・睡眠への影響
-
Inouye SK et al.
Delirium in elderly people.
Lancet. 2014;383(9920):911–922. -
日本老年医学会 編
『高齢者の安全な薬物療法ガイドライン』
■ 家族支援・非薬物療法の考え方
-
Alzheimer’s Association
Sleep issues and sundowning in dementia
-
厚生労働省
認知症施策推進総合戦略(新オレンジプラン)
📦 認知症ケアを深めたい方へ|関連記事
💌 脳と心を整える “50代の知恵袋” をお届けします
老けない脳のつくり方、ストレスに負けない心の整え方、毎日を気持ちよく過ごすセルフケア…。
ブログでは書ききれない“深い内容”を、メルマガで限定配信中です。
● ダウンロード特典(脳活ワーク・季節のチェックリスト など)
● 最新の脳医学 × 心の健康コラム
● 50代女性のための季節のセルフケア術
を無料で受け取れます。